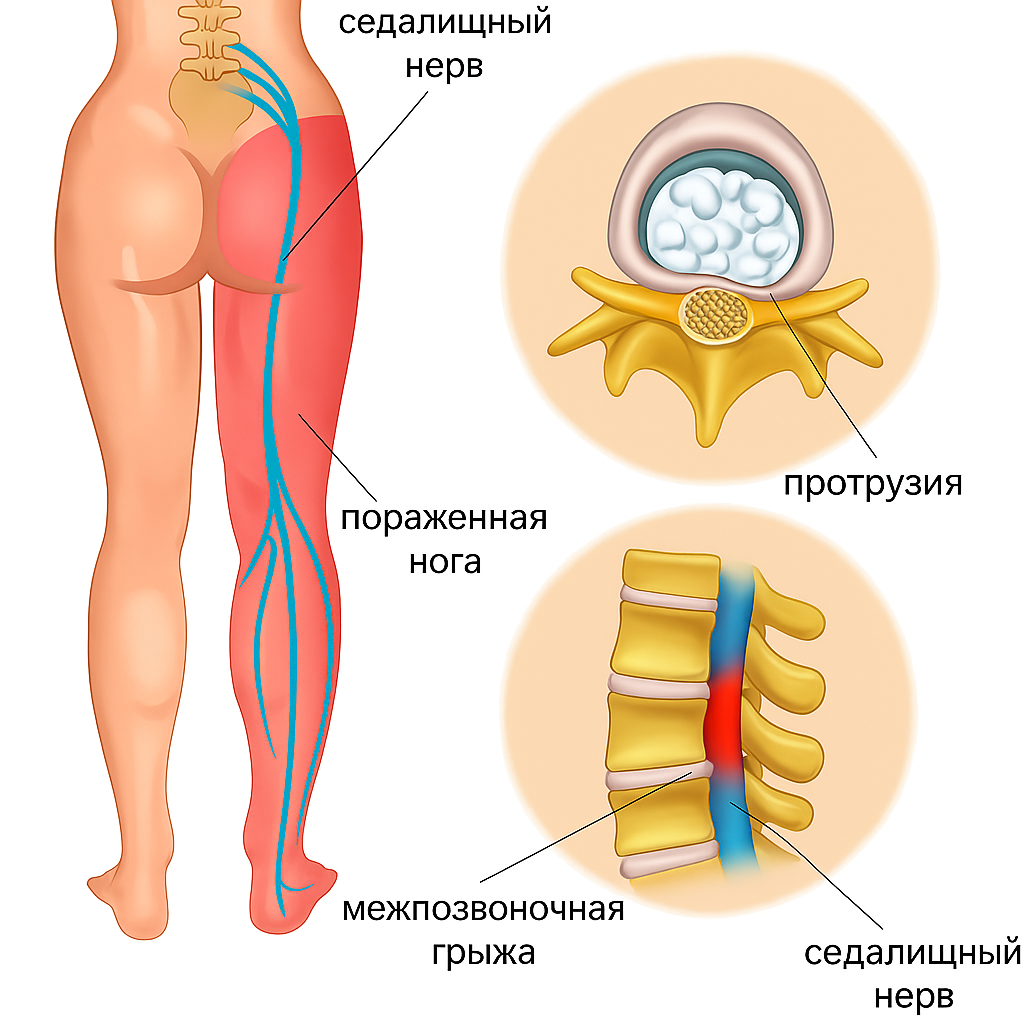
Защемление седалищного нерва (ишиас)
Седалищный нерв проходит от поясничной области спины через ягодицу к стопе. Воспаление седалищного нерва вызывает достаточно сильную боль и ограничивает качество жизни.
Причины воспаления седалищного нерва
Самая распространенная причины межпозвоночная грыжа – смещение межпозвоночного диска, которое происходит в результате повреждения целостности фиброзного кольца, что приводит к защемлению нервного корешка который формирует седалищный нерв;
Остеохондроз -дегенеративно-дистрофическое изменения позвоночника, при котором происходит постепенное разрушение межпозвоночных дисков и хрящевой ткани;
Листезы (смещение позвонков) - смещение позвонка относительно нижележащего позвонка, что приводит к деформации позвоночника и может вызывать боль и повреждение нервного корешка;
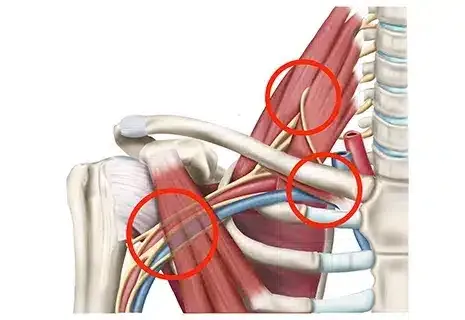
Синдром грушевидной мышцы - поражение грушевидной мышцы ягодицы, вызванное сдавлением седалищного нерва или нижней ягодичной артерии;
Тромбоз ближайших сосудов;
Новобразования таза и поясничного отдела позвоночника;
Беременность из-за физиологических изменений в организме женщины;
Перегрузка мышц поясничного отдела и таза;
Травмы;
Стенозы спиномозгового канала;
Инфекционные заболевания ;
Факторы риска:
Сидячая работа - длительное нахождение в положении сидя пренагружает наш позвоночник;
Малоподвижный образ жизни в следствии возникает мышечная слабость;
Переохлаждения - провоцирует мышечный спазм, ухудшает кровообращение и может обострять уже существующие проблемы позвоночника или мышц, что в итоге и вызывает защемление седалищного нерва;
Возрастные изменения с возрастом организм теряет "амортизирующую защиту" позвоночника (диски, эластичность связок, мышечный корсет). Это делает пожилых людей более уязвимыми к защемлению седалищного нерва даже при небольших нагрузках;
Сахарный диабет может вызывать поражение седалищного нерва (нейропатию), а также усиливает последствия других факторов риска — грыж, остеохондроза, лишнего веса. Поэтому при диабете ишиас встречается чаще и протекает тяжелее.
Симптоматика:
Боль - может возникать на любом участке седалищного нерва ( пояснично-кресцовом ягодице бедре или же голене);
Парастезии - один из видов расстройства чувствительности, характеризующийся спонтанно возникающими ощущениями жжения, покалывания, ползания мурашек;
Онемение или же потеря чувствительности в ноге;
Ограничение активных движений из-за боли
Диагностика ишиаса
Для начала проводят сбор анамнеза – врач уточняет характер боли, её локализацию, интенсивность, факторы, провоцирующие или уменьшающие симптомы (физическая нагрузка, отдых, положение тела).
Затем выполняется физикальный осмотр, включающий:
- оценку осанки и походки пациента;
- пальпацию пояснично-крестцовой области и ягодичных мышц для выявления болезненных точек и спазмов;
- неврологическое обследование: проверка чувствительности кожи, рефлексов и силы мышц.
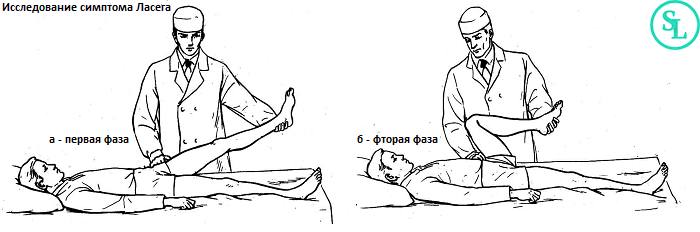
Одним из наиболее информативных тестов является тест прямого подъёма выпрямленной ноги (симптом Ласега). Пациент лежит на спине, врач поднимает его выпрямленную ногу. При наличии ишиаса боль усиливается в пояснице и по ходу седалищного нерва, что указывает на раздражение или компрессию нервного корешка.
Далее могут назначаться инструментальные методы:
- рентгенография позвоночника – выявляет костные патологии (смещение позвонков, остеофиты);
- МРТ или КТ – наиболее точные методы, позволяющие увидеть даже минимальные изменения в костных и хрящевых структурах позвоночника;
- радионуклидное (радиоизотопное) сканирование – при подозрении на опухолевые процессы;
- электронейромиография (ЭНМГ) – оценивает проведение нервных импульсов и работу мышц, помогает определить степень поражения седалищного нерва.
Медикаментозное лечение:
Нестероидные противовоспалительные препараты - снимают боль и уменьшают воспаление
Витамины групы В – способствуют восстановлению нервной проводимости и миелиновой оболочки нерва.
Миорелаксанты - расслабляют напряженные мышцы, снимая компрессию нервного корешка
Реабилитация при воспалении седалищного нерва (ишиасе):
Физическая терапия - комплекс специально подобранных упражнений направлен на растяжение и укрепление мышц поясницы, ягодиц и бедер. Регулярное выполнение упражнений снижает давление на седалищный нерв и улучшает кровообращение в пораженной области.
Мягкие мануальные техники
Массаж, миофасциальный релиз и мобилизация мягких тканей помогают уменьшить мышечный спазм и воспаление, улучшая подвижность суставов и расслабляя нервные структуры.
Обучение правильной осанке и эргономике
Физический терапевт или же эрготерапевт подскажет, как правильно сидеть, стоять и поднимать предметы, чтобы минимизировать нагрузку на спину и предотвратить обострения
Физиотерапевтические процедуры
Применение тепла, ультразвука или электростимуляции способствует ускорению восстановления тканей, снижению боли и уменьшению воспаления.
Комплекс упражнений при ишиасе
- Растяжка ягодичной мышцы лежа (поза «колено к груди»)
- Лежа на спине, согните одну ногу в колене и подтяните её к груди, вторую ногу держите прямой.
- Держите 20–30 секунд, затем смените ногу.
- Упражнение уменьшает напряжение в ягодичной области.

2. Растяжка поясничных мышц
- Лягте на спину, колени согнуты.
- Обхватите обеими руками колени и подтяните их к груди.
- Держите 20–30 секунд.
- Повтор: 2–3 раза.

3. Растяжка задней поверхности бедра («Наклон с опорой»)
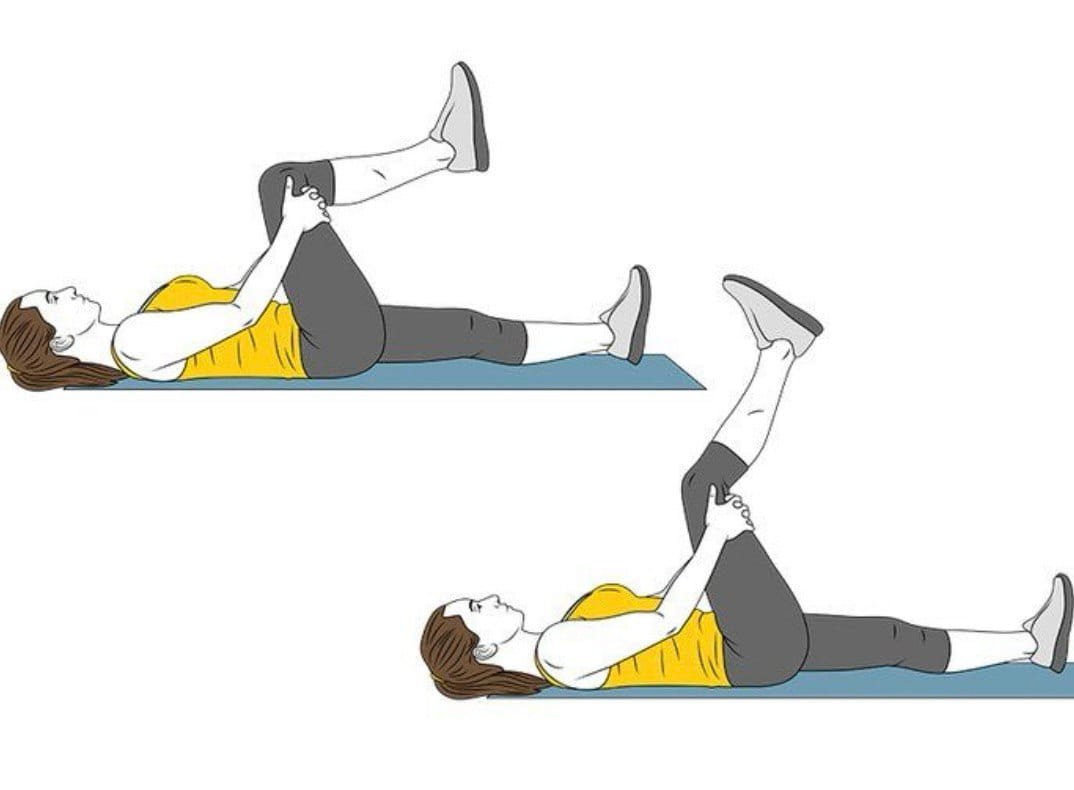
- Лягте на спину, одну ногу вытяните вверх.
- Руками или с помощью полотенца держите ногу за бедро/икру.
- Осторожно тяните ногу к себе, пока не почувствуете растяжение задней поверхности бедра.
- Держите 20–30 секунд, смените ногу.
- Повтор: 2–3 раза.